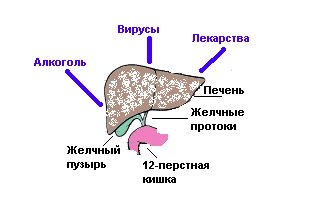
Токсическое поражение печени — это класс заболеваний, причиной которых служит повреждение гепатоцитов различными ядами, лекарственными препаратами, химическими средствами, токсинами грибов, алкоголем, радиационным излучением.
Все эти факторы вызывают изменения тканей печени. Вследствие отравления токсическими веществами орган разрушается и более не может выполнять свои функции в полном объеме.
Содержание
В чем причина интоксикации?
Наш мир изобилует источниками токсинов — это может быть что угодно, от средств бытовой химии до некачественных продуктов питания. Даже современная мебель или посуда могут содержать вредные для человека вещества. Поэтому следует внимательно относиться к своему выбору еды, косметики, моющих средств и прочих предметов обихода. Однако есть менее опасная продукция, а есть токсины, которые несут смертельную угрозу человеку.
Самые опасные для печени вещества:
1. Гепатотропные яды – это вещества органической химии – производные бензола, прочие углеводороды, альдегиды, все спирты, амины.
2. Гемолитические яды – соединения хрома, мышьяка, медный и прочие купоросы.
3. Многоатомные органические спирты – гликоли и их эфиры.
4. Соединения тяжелых металлов.
5. Инсектициды.
Лекарственные поражения печени вызывают психотропные и противоопухолевые препараты (цитостатики), некоторые токсические соединения в грибах.
Классификация токсических веществ
Ученые выделяет 2 группы токсических веществ:
- Яды, вызывающие специфические нарушения функций печени;
- Вещества, провоцирующие неспецифические травмы тканей печени.
Средства первой группы поступают в кровь и приводят к нарушениям в гепатоцитах. Это ведет к отмиранию клеток. Доза токсического агента не влияет на тяжесть интоксикации. Все зависит от индивидуальной чувствительности пациента. Происходят каскадные нарушения функций печени, мочевыделительной системы, прочих органов и систем.
Вещества второй группы оказывают влияние на сосуды, расположенные в печени, нарушая обменные механизмы. Нехватка питательных веществ и кислорода вызывает гибель гепатоцитов. Состояние сопровождается повреждением слизистой оболочки желудочно-кишечного тракта. Почки не затрагиваются.
Токсические вещества попадают в организм через кожные покровы, органы пищеварения и дыхания.
Классификация форм поражения печени
Токсические поражения печени могут протекать в разной форме и отличаться по уровню выделяемых для борьбы с отравлением ферментов и по стадии течения патологии.
Врачи различают 3 степени тяжести интоксикации:
- Первая – уровень ферментов, которые участвуют в процессе детоксикации увеличился в плазме крови в 2–5 раз.
- Вторая степень – от 5–10 раз.
- Третья степень – более чем в 10 раз.
По скорости нарастания признаков печеночной недостаточности:
- Острая интоксикация – длительность менее полугода. Единичный контакт с ядовитыми веществами. Симптомы развиваются на 2–5 день.
- Хроническая интоксикация – длительность более 6 месяцев. Вызывается постоянным контактом с ядами. Лекарственное поражение печени часто встречающийся вид хронического процесса. Симптомы могут проявляться через месяцы и годы.
Признаки интоксикации печени
Токсическое поражение часто протекает в скрытой форме. Но чаще всего симптомы маскируются под различные заболевания системы ЖКТ. Особенно этим отличаются лекарственные поражения печени.
Врачи токсические поражения объединяют в группы – синдромы. Это устойчивые симптомы, которые могут проявляться вместе или самостоятельно.
Выделяют следующие виды синдромов:
- цитолиз;
- холестатический синдром;
- диспепсические симптомы;
- печеночно-клеточная недостаточность;
- печеночная энцефалопатия (гепатаргия).
При цитолизе нарушается проницаемость стенок гепатоцитов. При длительном отравлении клетки гибнут. Повышается активность ферментов АЛТ, АСТ, ЛДГ, изменяются показатели железа в крови и витамина B.
При холестатическом синдроме желчь перестает поступать в кишечник в должном объеме. Это состояние характеризуется следующими симптомами:
- изменение цвета кожных покровов, слюны, склер глаз;
- светлый кал;
- темная моча;
- увеличение печени;
- раздражение кожи, мучительный зуд.
Диспепсические явления – проявляются как признаки нарушения пищеварения:
- ухудшение аппетита;
- тошнота и рвота;
- вздутие живота;
- боли в эпигастрии;
- печень увеличивается в объеме.
Синдром печеночно-клеточной недостаточности имеет свои особенности:
- сосудистые звездочки;
- покраснение кожи ладоней или ступней;
- феминизация облика у представителей сильного пола. Это проявляется как атрофия яичек, снижение оволосения, ожирение. Увеличиваются молочные железы, нарушается эрекция;
- увеличение слюнных желез;
- красный цвет лица;
- кровоподтеки по телу без травмы;
- искривление сухожилий рук;
- желтушность кожных покровов;
- появление на ногтевых пластинах белых точек;
- пальцы начинают напоминать барабанные палочки.
Гепатаргия – это проявление тяжелой формы печеночной недостаточности, влияющей на мозг и ЦНС. Этот синдром имеет четко выраженные симптомы:
- различные нарушения психики;
- специфический «печеночный» запах из ротовой полости;
- кома.
Диагностические мероприятия

Лечением печени занимается гастроэнтеролог или гепатолог. Как проходит обследование?
- Сбор анамнеза – время возникновения симптомов, с чем пациент их связывает.
- Врач должен знать о наличии хронических заболеваний, условиях работы, обстановке места проживания, лекарственных препаратах, принимаемых больным постоянно.
- Осмотр с пальпацией и перкуссией области брюшины.
- Лабораторные исследования.
- Инструментальные исследования.
Для подтверждения диагноза необходимо будет сдать ряд анализов:
- общий анализ крови с определением показателей эозинофилов, лейкоцитарной формулы, реакции оседания эритроцитов, коагулограммой;
- общий анализ мочи покажет неспецифическое окрашивание биологической жидкости продуктами распада, наличие белка;
- биохимия крови – определятся уровень билирубина, АЛТ, АСТ, щелочной фосфатазы;
- кровь на маркеры гепатитов;
- анализ крови для определения белковых фракций.
Методы визуальной диагностики:
- УЗИ органов брюшины;
- биопсия – иссечения кусочка ткани для исследования;
- эластография – может проводиться вместо биопсии;
- фиброэзофагогастродуоденоскопия – осмотр внутренних поверхностей пищевода, желудка с помощью эндоскопа. Особое внимание следует уделить состоянию вен и слизистых оболочек;
- КТ – томография, позволяющая делать снимки на различной глубине или МРТ.
Лечебная тактика
Лечение токсического поражения печени всегда комплексное. В него обязательно входит диетотерапия и консервативное или хирургическое лечение.
Больной во время лечения и в восстановительном периоде обязан соблюдать диету:
- дробное питание – от 5 раз день;
- запрещено употребление алкоголя, жирной, тяжелой, острой пищи;
- при лекарственном поражении печени – полный отказ от медикаментов, вызвавших интоксикацию;
- низкобелковая диета – максимум 30 г чистого протеина в сутки;
- основной рацион составляют овощи, фрукты, бобовые в любом виде. Если пациент работает на вредном производстве или диагностированы лекарственные поражения печени, то показано ежедневное употребление молока и кисломолочных продуктов.
Медикаментозная терапия
Нужно быть готовым к тому, что различные отравления организма токсинами придется лечить длительное время. В зависимости от выраженности процесса и длительности воздействия интоксикации лечение займет от 2–3 недель до нескольких месяцев. Тяжелые формы отравления требуют нахождения в стационаре под контролем врачей.
Методика лечения заключается в следующем:
- Отмена токсического вещества – алкоголя, лекарственных средств, прочих ядов.
- Использование специальных антидотов, если определен токсический агент.
- Детоксикационные мероприятия – промывание желудка, повышение диуреза, специальные способы очистки крови – плазмоферез, диализ, гемосорбция.
- Медикаментозные препараты.
В курс терапии обычно входят следующие лекарственные средства:
- гепатопротекторы;
- глюкоза и комплекс витаминов (в форме капельниц);
- лекарства, снижающие накопление жира в печени;
- ингибиторы протеолиза – вещества, предотвращающие разрушение белковых молекул в организме;
- курс аминокислот и антибиотиков;
- препараты, связывающие аммиак;
- противоаллергические и успокаивающие препараты.
Эффективность медикаментозного лечения повышает внутривенное введение лекарственных средств.
Хирургическое вмешательство
Если консервативное лечение невозможно или не дает результатов, то требуется пересадка печени. Донором может стать любой близкий родственник.
Профилактика
Чтобы не допустить интоксикации со всеми вытекающими из нее последствиями, важно придерживаться рекомендаций врачей:
- соблюдение требований техники безопасности на производстве;
- использование защиты при работе с химикатами;
- соблюдать принципы правильного питания;
- при лечении любых заболеваний избегать приема большого количества лекарственных препаратов;
- избегать медикаментов, вызывающих токсическое повреждение печени.
Прогноз для этого заболевания благоприятный при своевременно начатом лечении и соблюдении диеты.